INTRODUCCIÓN
Las alteraciones en la percepción durante la niñez y la adolescencia son
procesos complejos, influenciados por una interacción de factores genéticos, ambientales y
sociales. Estos procesos están condicionados, además, por las experiencias personales y el
aprendizaje individual relacionado con la regulación y expresión de las emociones
1
. Los niños y adolescentes durante el crecimiento van construyendo su mundo interno o
mundo subjetivo que hace referencia a las imágenes mentales, representaciones y percepciones
que forman la conciencia de la persona. Es un conjunto dinámico e individual que se modifica
continuamente por la interacción de las emociones y los pensamientos siendo una
interpretación personal del mundo externo. En este contexto, las alteraciones de la
percepción deben diferenciarse entre las percibidas como reales y las no reales
1
,
2
.
Las alucinaciones se describen como la formación de imágenes sensoriales
en ausencia de un estímulo externo real, es decir, una percepción sin base en el entorno
físico observable o como una experiencia anómala operativa que no puede ser validada por
otros observadores y sin conciencia de su irrealidad para el paciente. Las
pseudoalucinaciones o imágenes anómalas, en cambio, representan la combinación de la
percepción real e imagen mental recordando a una alucinación sin tener los elementos
esenciales de la misma. Entre estas se incluyen las alucinosis, en las que la persona tiene
conciencia de la irrealidad de lo que percibe. Otros fenómenos dentro de este grupo son las
ilusiones, las imágenes alucinoides, las imágenes consecutivas, las imágenes parásitas, las
imágenes mnésicas y eidéticas, los amigos imaginarios y otros fenómenos relacionados con el
sueño como las imágenes hipnagógicas (cuando el paciente se queda dormido) o las imágenes
hipnopómpicas (cuando el paciente se despierta)
3
.
Se considera que las alucinosis no constituyen un diagnóstico en sí
mismas, sino que son indicativas de una buena capacidad imaginativa y tendencia a la
introspección y las ilusiones y distorsiones perceptuales ilustran cómo los elementos del
mundo interno pueden interferir en la percepción de la realidad externa.
Según la población etaria, se aprecian diferencias clínicamente
significativas en la forma y contenido de las alteraciones de la percepción, especialmente
en las alucinosis auditivas. En los adultos, suelen manifestarse como percepciones claras y
persistentes y están comúnmente asociadas a trastornos orgánicos como la alucinosis
alcohólica, psicosis orgánica, esquizofrenia y trastornos afectivos con síntomas psicóticos,
requiriendo una evaluación rigurosa para identificar etiologías neurológicas o psiquiátricas
subyacentes. En niños y adolescentes, suelen ser transitorias, menos definidas y vinculadas
a estados emocionales, traumáticos o trastornos del desarrollo, lo que demanda una
aproximación diagnóstica más amplia que incluya un diagnostico riguroso evitando así
sobrediagnósticos psicóticos prematuros
4
,
5
.
Los estudios publicados sobre las alteraciones de la percepción en la
infancia y adolescencia son escasos por la dificultad de acceso a esta población pero
muestran que estos fenómenos son relativamente comunes en la niñez y orientan más
frecuentemente hacia un proceso adaptativo en la infancia o adolescencia relacionado con la
imaginación, las alteraciones del sueño, el duelo parental, las fobias o crisis de angustia,
aunque la incidencia varía según la población elegida y tipo de estudio realizado
2
. Otro aspecto relevante es que pueden tener diferentes significados según el momento de
la vida al que estén asociados y el grado de persistencia a lo largo del tiempo
considerándose predictor de trastorno clínicamente significativo
6
.
Sabemos que las alteraciones de la percepción pueden estar presentes en
los trastornos afectivos, en los trastornos depresivos con elevados niveles de ansiedad
acompañados de sintomatología como apatía, anergia y anhedonia, trastornos conductuales y
adaptativos, trastornos de la personalidad, los trastornos de estrés, tanto en sus formas
agudas como crónicas, así como en el trastorno de estrés postraumático. Además, pueden
observarse en trastornos de la conducta alimentaria como la anorexia donde aparecen las
distorsiones corporales, o en los trastornos obsesivos-compulsivos (TOC) donde las
rumiaciones adquieren un carácter intrusivo y sonorizante, que puede a su vez estar en
relación con los fenómenos de flashback o invasivos de las experiencias traumáticas vividas.
En el ámbito de los trastornos psicóticos, son frecuentes en las psicosis de inicio temprano
(PIT) que posteriormente pueden evolucionar hacia una esquizofrenia o hacia un trastorno
bipolar con sintomatología psicótica
7
. Por ello, es trascendental abordar estas patologías en el diagnóstico diferencial,
considerando tanto las comorbilidades asociadas como los posibles trastornos primarios.
La prevalencia de alucinaciones auditivas en la población general oscila
entre el 5% y el 28%. Se ha demostrado que pueden aparecer en población general sin ningún
diagnóstico psiquiátrico a lo largo de su vida siendo más frecuentes en pacientes con
psicosis. Se observan en el 75% de los individuos con esquizofrenia, 20-50% de los
individuos con depresión maníaca, 10% de individuos con depresión mayor, y 40% de individuos
con trastorno por estrés postraumático (TEPT). La prevalencia es del 9% y hasta 16% en niños
y adolescentes, respectivamente, presentes con mayor frecuencia en el contexto de trastorno
de alteración de conducta, migraña y ansiedad. Asimismo, la tasa de remisión de las
alucinaciones auditivas en la adolescencia oscila entre el 3% y el 40%
8
. La evidencia disponible sugiere que la experiencia de “oír voces” incluyendo aquellas
en el contexto de trastornos psicóticos, pueden ser entendidas de manera más apropiada como
un fenómeno disociativo o de incongruencia del yo que resultan del trauma, aunque no
exclusivamente de abuso sexual infantil
9
. Las experiencias traumáticas tempranas afectan de forma crítica el neurodesarrollo
facilitando la aparición de distorsiones perceptivas que, aunque no constituyen psicosis en
sentido estricto, generan confusión diagnóstica con cuadros psicóticos de inicio temprano.
Pueden provocar una hiperactivación del eje hipotálamo-hipófiso-adrenal (HHA), lo que
incrementa la vulnerabilidad a reexperimentaciones perceptivas del trauma, como los
flashbacks, que en algunos casos pueden alcanzar características alucinatorias.
Cuando estas alteraciones aparecen en los trastornos afectivos como el
trastorno depresivo mayor y la depresión psicótica se relacionan con las alteraciones
cerebrales de los circuitos que regulan las emociones (como la amígdala) y la percepción
(como la corteza temporal y occipital), la disfunción de ciertas áreas cerebrales y el
desequilibrio de los neurotrasmisores de serotonina y dopamina. El sistema nervioso central
juega un papel fundamental y a pesar de que las alucinosis no suelen ser una característica
central del estado de ansiedad, en situaciones de estrés agudo o angustia las personas
pueden experimentar sensaciones extrañas o alucinósicas que son más perceptuales que reales.
Asimismo, en los ataques de pánico o estados disociativos pueden experimentar visiones
distorsionadas, distorsión del tiempo y sensación de irrealidad relacionada con la
desconexión emocional y la alteración de la conciencia o la memoria
10
.
Históricamente, las alucinosis se han relacionado con el trastorno mental
grave como la esquizofrenia o el trastorno bipolar, más prevalentes en fase de manía en
lugar de episodios depresivos pudiendo ser indicativos de trastornos psicóticos en etapas
posteriores del desarrollo. Las psicosis de inicio temprano (PIT) son un conjunto de cuadros
heterogéneos y graves de síntomas psicóticos que aparecen antes de los 18 años y tienen un
origen multifactorial que incluye factores genéticos, neurobiológicos, ambientales y
psicosociales. Su epidemiología global es poco conocida por la ausencia de estudios
sistemáticos ya que la mayoría de los estudios epidemiológicos están realizados en población
adulta o no diferencian a la población incluida por rangos de edad. Otra limitación es la
que la gran parte de los estudios solo incluyen la esquizofrenia y el trastorno bipolar con
síntomas psicóticos. En la psicosis la presencia de sintomatología prodrómica como
enlentecimiento psicomotor, discurso incoherente o alteración del curso o contenido del
pensamiento con delirios apoyarían el diagnóstico de trastorno mental grave
11
-
13
.
Otro diagnóstico diferencial relevante antes de realizar un diagnóstico de
psicosis en un menor son las experiencias pseudopsicóticas (psychotic-like experiences,
PLEs). Son fenómenos que incluyen alucinosis, alucinaciones auditivas verbales (AVHs),
alucinaciones visuales y pensamiento desorganizado, similares a la sintomatología de la
psicosis, pero que no cumplen con los criterios diagnósticos necesarios para un trastorno
psicótico. Son relativamente frecuentes en todo el espectro de trastornos psiquiátricos y
pueden estar presentes en la población general, aunque la prevalencia varía según los
instrumentos de evaluación y la población estudiada
14
.
No todas las PLEs en la infancia evolucionan hacia trastornos psicóticos;
sin embargo, existen estudios que sugieren que pueden ser un indicador temprano de
vulnerabilidad para trastornos psicóticos en la vida adulta, especialmente cuando las
experiencias son recurrentes o muy intensas. Las voces en estas experiencias tempranas
pueden presentarse de diversa forma y contenido. En su mayoría, son de carácter neutro,
amigable, pero también pueden ser amenazantes. En algunos casos, pueden ser críticas o
despectivas, generando angustia en el niño. En ocasiones identifican las voces como
provenientes de personas cercanas, como familiares o amigos, lo que puede ocasionar
confusión. También es posible que sean completamente ajenas, anónimas o no identificadas, lo
cual podría sugerir un fenómeno más similar a lo que se observa en la psicosis
13
.
Si bien pueden considerarse normales en ciertos contextos, como en
momentos de estrés o angustia emocional, existen factores que pueden incrementar el riesgo
de las PLEs como el estrés traumático o familiar y antecedentes familiares de psicosis.
Asimismo, en la infancia y adolescencia, las alteraciones de la percepción asociadas a las
PLEs pueden estar presentes en los trastornos del humor de forma relativamente frecuente con
una prevalencia y evolución dependiente de la severidad y cronicidad del trastorno,
particularmente en formas graves
15
,
16
. En este contexto, las PLEs pueden representar una comorbilidad psiquiátrica o una
manifestación severa del ánimo en la infancia.
En el trastorno depresivo mayor, la presencia de alucinosis, alucinaciones
y delirios es indicativo de una depresión psicótica o depresión mayor con características
psicóticas. En el trastorno bipolar las voces pueden aparecer en la fase de manía, con
contenido de grandeza e impulsividad o en la fase depresiva. Como inconveniente en la
infancia y la adolescencia, pueden ser más difíciles de reconocer debido a las diferencias
en la presentación clínica en comparación con los adultos. En los trastornos del humor
suelen ser episódicas, aunque su parición aumenta el riesgo de recaídas y complica el
tratamiento. Estos síntomas pueden tener consecuencias devastadoras en la vida de los
pacientes, implicando aislamiento, aumentando el riesgo de suicidio y causando un
sufrimiento extremo.
Por la complejidad de estos aspectos explicados, un correcto diagnóstico
diferencial radica en el impacto y la trascendencia que éste tiene en el manejo y
tratamiento de un menor
7
,
15
,
16
.
Caso clínico
Se presenta el caso clínico de un varón de 17 años en seguimiento en
consultas de Salud Mental Infanto-Juvenil desde los 15 años porque escucha voces de origen
desconocido que comentan qué hace y qué debe hacer. El paciente reconoce que son una
percepción individual, solo lo escucha él y realiza crítica del contenido de las voces en
relación a ciertos contenidos morales. Describe imposición del pensamiento, con tendencia a
sobrepensar, experimentando presión constante de hacer las cosas de manera correcta ya que,
si no lo hace, siente que algo malo ocurrirá. Fue derivado a consultas de Psiquiatría
Infanto-Juvenil desde su centro educativo al que informó sobre la presencia de las voces que
comenzaron tras una intervención quirúrgica de osteocondromas en extremidades inferiores
seis meses atrás. Posteriormente, lo relaciona de manera temporal con la práctica sexual de
BSDM (Bondage, uso de ataduras como práctica sexual; Sadismo, Dominación y Masoquismo).
Desde el inicio expresa relaciones fantasiosas con uso habitual de motes en las que simulan
relaciones afectivas y juegos sexuales que, inicialmente, minimiza, pero luego reconoce
prácticas sexuales con personas mayores de edad cuando él tenía 14 años.
Como antecedentes personales, el embarazo transcurrió sin complicaciones,
y el parto fue por cesárea debido a preeclampsia. Los hitos del desarrollo se alcanzaron de
manera adecuada y el menor tuvo una buena adaptación en la guardería. Fue intervenido al
cumplir los 15 años por osteocondromas extremidad inferior, anestesiado con midazolam 2 mg y
propofol 150 mg y ha estado en tratamiento por crisis migrañosas por lo que se realizó un
TAC cerebral descartando patología orgánica relacionada. Tuvo su primer contacto con Salud
Mental a los 6 años con psicología por terrores nocturnos (auto y heteroagresividad) y
dificultades de relación y adaptación en el entorno escolar, las cuales mejoraron con el
inicio de la educación secundaria. Vuelve a acudir a consultas de Salud Mental a los 13 años
presentando cefalea, elevada angustia, fobias de impulsión, rumiación del pensamiento,
sentimientos de soledad y cierta autorreferencialidad.
Los resultados escolares han sido adecuados hasta la aparición de las
voces, aunque consiguió acabar los estudios de la E.S.O. Posteriormente, se matricula en un
grado medio de auxiliar de clínica que no puede realizar y en la actualidad repite el primer
curso del grado con dificultades para afrontarlo, acudir a clases y tener una rutina con
desvinculación escolar por ansiedad anticipatoria. El menor no consume tóxicos. Tiene
antecedentes familiares en Salud Mental: la madre presenta un trastorno psicótico residual,
un trastorno adaptativo mixto con rasgos disfuncionales de personalidad, tanto del grupo B
como C, y síndrome depresivo con múltiples ingresos hospitalarios por intentos autolíticos.
Las relaciones parentales han sido complejas. Con su madre, ha adoptado en
la infancia un rol de cuidador, evidenciando procesos de parentificación emocional con una
inversión de roles, confusión generacional y un tipo de relación materno-filial dual donde
el hijo se hace cargo del bienestar afectivo de ella, lo que puede haber limitado el
desarrollo de un apego seguro al impedirle experimentar contención adecuada en etapas
tempranas. Con su padre, la relación ha sido cambiante, mostrando una gran demanda de
atención y cuidado, lo cual sugiere una búsqueda activa de vinculación afectiva en el inicio
de los síntomas.
Reside en una zona rural de la metrópoli de la capital desde la separación
de sus padres a los 11 años. Recuerda que su elección de ir con el padre desencadena un
intento autolítico de su madre que motiva un ingreso de ella y que, al menos inicialmente,
le hizo sentirse muy culpable. Ha vivido temporadas con la pareja del padre y una de sus
hijas, también adolescente, que presentó un cuadro que inicialmente fue catalogado como un
cuadro disociativo grave y que, finalmente, fue filiado como encefalitis secundaria a
teratoma de ovario. Dicho cuadro coincidió temporalmente con el inicio de sus síntomas y
provocan un sentimiento de separación y abandono por parte del paciente, ya que le obligaron
a irse de casa una temporada por las dificultades de manejo del caso.
Desde la aparición de estos síntomas, el paciente ha experimentado un
notable aumento en su nivel de ansiedad, se muestra desmotivado, con aumento de crisis
migrañosas y peor rendimiento académico. A nivel social, ha reducido significativamente sus
interacciones limitándose a mantener únicamente su participación en un deporte de equipo,
Jugger. Ha presentado conductas sexuales de riesgo que parecen reflejar una dinámica
basada en relaciones destructivas donde se posiciona en uno de los extremos de dañar o ser
dañado. Además, las voces le inducen al suicidio realizando gestos como de tirarse por las
escaleras en el Instituto de Educación Secundaria que, en un principio, son contenidos y
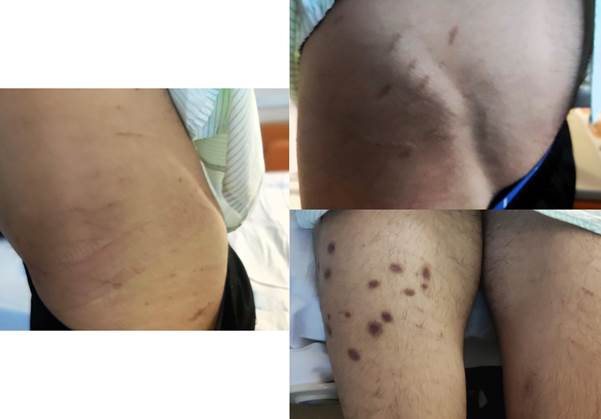
manejados ambulatoriamente. En su cuerpo, llama la atención la presencia de quemaduras en
extremidades inferiores y arañazos en las caderas siendo incapaz de identificar cuándo y
cómo se realizan, negando que sean comportamientos conscientes, pero reconociendo que surgen
en momentos de elevada ansiedad (ver Figura 1). Se inició tratamiento
farmacológico con alprazolam 1 mg/día, escitalopram 10 mg/día y quetiapina 25 mg/día, con lo
que se mantiene estable varios meses pero que, posteriormente, se modifica por empeoramiento
de la sintomatología.
Figura 1 Lesiones de rascado en pelvis y quemaduras en cuádriceps
A raíz de las lesiones, del incremento de las voces (“escucho cosas del
pasado”), síntomas de despersonalización como “no puedo mirarme en un espejo” o “veo a
alguien que no soy yo, es como yo pero marcado” y la presencia de pesadillas en las que
aparece alguien “como yo pero es alguien malévolo que hace daño a personas que quiero”
realiza autointoxicaciones medicamentosas que motivan su primer ingreso en Pediatría a cargo
de Psiquiatría, derivación a la Unidad de Hospitalización de Psiquiatría y a la Unidad de
Hospitalización de Psiquiatría Infantil y de la Adolescencia de referencia. Refiere
sensaciones cenestésicas bizarras de elevada intensidad y extrañeza, como la percepción la
sangre recorriendo su cuerpo a través de las venas, el movimiento de sus vísceras o las
conexiones de sus neuronas mientras tiene pensamientos. Lo percibe como una disgregación
corporal con desconexiones emocionales parciales con escasa repercusión afectiva. Debido a
este empeoramiento y alteración del ciclo del sueño por las pesadillas, insomnio de
conciliación y sueño fragmentado, incrementa el malestar con su cuerpo y a su vez la
restricción alimentaria presentando una pérdida ponderal significativa (57,1 kg, 178 cm e
IMC 18,02 kg/m²) con sentimientos de asco, repugnancia e inseguridad hacia las grasas e
hidratos de carbono, así como rechazo hacia su cuerpo y temor a engordar, con conductas
purgativas como vómitos. Anímicamente se encuentra hipotímico y subdepresivo con
sentimientos de desesperanza, minusvalía e incapacidad y con dificultades para concentrarse.
Socialmente tendencia al aislamiento abandonando su equipo de Jugger, ideas de muerte y se
incrementan las autolesiones. Se muestra con cierta indiferencia emocional, pero a la vez
demandando durante todo el proceso atención y con la vivencia que no se le hace caso o que
se le quita importancia a sus síntomas y problemas.
Durante el ingreso y en el seguimiento ambulatorio, se realizaron diversas
pruebas complementarias para descartar posibles causas orgánicas de la sintomatología. Estas
pruebas incluyeron análisis sanguíneos completos, serologías, niveles de vitaminas y
hormonas, análisis de orina (incluyendo pruebas para detectar sustancias tóxicas reiteradas
siendo negativo en todas ellas) y estudios de imagen, tales como un TAC y una RM cerebral.
Los resultados de estas pruebas no mostraron ninguna patología orgánica que pudiera explicar
los síntomas del paciente. Se encontraron niveles altos de prolactina secundario al
tratamiento con neurolépticos.
A nivel cognitivo, se realizó la escala de inteligencia para adultos WAIS
IV, concluyendo que la capacidad intelectual se encuentra dentro de un rango medio en
comparación con otras personas de su grupo de edad con los siguientes resultados: Cociente
Intelectual Total (CIT): 104; Índice de Comprensión Verbal (ICV): 108; Índice de
Razonamiento Perceptivo (IRP): 104; Índice de Memoria de Trabajo (IMT): 100; Índice de
Velocidad de Procesamiento (IVP): 100.
Se aplicó el test MACI-II, para evaluar rasgos de personalidad y síndromes
clínicos en adolescentes, dividido en identificación de los patrones de personalidad y
análisis de las facetas de Grossman:
-
La identificación de los patrones de personalidad ha indicado
rasgos problemáticos de un constructo en diferentes escalas: Introvertido
(TB:89), Egocéntrico (TB:73), Tendencia al límite (71), Hostil (TB:71),
Agraviado (TB:71), Dramático (TB:63), Rebelde (TB:68) y Resentido (TB:60).
Indican rasgos de cierta gravedad en la línea de una intensa ambivalencia,
labilidad emocional, conductas impredecibles y difusión de la identidad. Esta
ambivalencia también puede marcar sus relaciones sociales las cuales suelen ser
cambiantes por su percepción volátil del otro; lo que a su vez puede impedir el
establecimiento de vínculos positivos. Existe falta de empatía y comprensión del
otro, una visión hostil y desconfiada del mundo y una tendencia a la explotación
interpersonal que entra en conflicto con una búsqueda del otro y de su atención,
aprobación y seguridad. Aunque estén presentes ciertos rasgos del constructo
narcisista (falta de empatía, explotación del otro), se observa también una
importante tendencia a la autodenigración y el autosabotaje.
-
Análisis de las facetas de Grossman: Introvertido:
temperamentalmente apático (PC: 84), Egocéntrico: interpersonalmente explotador
(PC:93), Rebelde: interpersonalmente irresponsable (PC:82), Hostil:
interpersonalmente desagradable (PC:90) y temperamentalmente beligerante
(PC:87), Resentido: autoimagen desanimada (PC:86) e interpersonalmente
oposicionista (PC:89), Agraviado: cognitivamente inseguro (PC:77), autoimagen
desmerecedora (PC:78) y temperamentalmente disfórico (PC:85). Destaca un marcado
egoísmo, una desvalorización del otro y una tendencia a aprovecharse de los
demás por sentirse en cierta medida merecedor de un trato especial. También
reaparece la ambigüedad, indicando una tendencia a adoptar roles opuestos en las
relaciones que oscilan entre la conformidad-dependencia y la
independencia-asertiva pero amargada.
El paciente ha demandado siempre tratamientos farmacológicos que alivien y
hagan desaparecer su malestar y sus síntomas. Se han realizado diversos cambios
psicofarmacológicos que incluyen varios antipsicóticos (olanzapina 10 mg/día, aripiprazol 5
mg/día, risperidona 2 mg/día, paliperidona hasta 9 mg/día, quetiapina 100 mg/día),
hipnóticos y sedantes (clonazepam 2 mg/día y 1 mg de rescate intramuscular, diazepam 15
mg/día, lormetazepam 2 mg/día) y antidepresivos (escitalopram 10 mg/día, venlafaxina hasta
225 mg/día, mirtazapina 15 mg/día, trazodona 100 mg/día). El paciente solicitó repetidamente
cambios en la medicación y aumento en las dosis, refiriendo alivio sintomático cuando la
medicación se administraba por vía intramuscular, aunque la dosis aplicada fuera
relativamente baja o se utilizara ocasionalmente placebo, sin que haya observado mejora con
otros tratamientos.
Tras su primer ingreso de cuatro meses de duración, ha sido ambivalente en
relación a su situación y su capacidad de decisión en el proceso terapéutico lo que ha
conllevado un seguimiento exhaustivo en consultas ambulatorias por parte de psiquiatra
infantil y de la adolescencia y de psicología clínica, seis ingresos desde los 16 años por
sobreingestas farmacológicas graves que en algún caso ha precisado de ingreso en Unidad de
Cuidados Intensivos, uso de recursos como Hospital de Día con reticencia para integración
desde su tercer ingreso, un total de 11 atenciones en urgencias tanto en el centro de salud
como en urgencias hospitalarias tras demanda de soporte vital básico en su domicilio desde
el inicio de su seguimiento ambulatorio. Ello ocurrió pese a contar con acceso a consultas
sin cita previa y múltiples ajustes psicofarmacológicos, ninguno de ellos satisfactorio.
Asimismo, durante su posterior seguimiento ambulatorio verbaliza haber
sufrido una agresión sexual de una persona que considera amigo, mayor de edad y que en su
casa le fuerza al contacto sexual sin su consentimiento. Pese al impacto emocional, se niega
a colaborar en la investigación policial derivada de la notificación a fiscalía que se
realiza desde consulta y la denuncia realizada por el padre motivando el archivo de las
actuaciones. Dicha experiencia se relaciona con el empeoramiento clínico que condujeron al
primer ingreso, aunque dicho hecho no se conoció hasta meses después y durante su segundo
ingreso. Evita profundizar en la exploración psicopatológica de este evento traumático lo
que puede estar contribuyendo a la dificultad en su proceso de recuperación.
A nivel psicoterapéutico, se ha llevado a cabo una intervención
ambulatoria intensiva en el marco de un dispositivo interdisciplinar, orientada a un
paciente adolescente con sintomatología grave y riesgo autolítico. La coordinación del
equipo ha sido esencial para evitar la fragmentación del abordaje y sostener una red
contenedora ante una clínica altamente demandante. La variable forma de vincularse del
paciente con cada uno de los profesionales o en los diferentes momentos de la terapia, ha
conllevado el riesgo de ocupar lugares extremos por las proyecciones intensas que el
paciente realiza en cada uno de los profesionales y la tendencia a establecer relaciones en
las que busca, inconscientemente, dañar o ser dañado.
El enfoque ha integrado una perspectiva psicodinámica con elementos de la
Terapia Basada en la Mentalización (MBT), adaptada a población infanto-juvenil con
experiencias adversas tempranas
17
. Se definieron tres focos de trabajo: autoestima, estilo vincular y autorregulación
emocional, todos irrumpidos por un sentimiento de culpa persistente (consciente e
inconsciente) asociado a vínculos tempranos fallidos. Se ha tratado de comprender el
significado de las manifestaciones sintomáticas en relación con las vivencias de la primera
infancia y las figuras de apego, y la función que estas manifestaciones cumplen en cada
momento
17
,
18
.
A lo largo de la terapia, se ha evidenciado una marcada dificultad para
acceder a los aspectos nucleares de la psicopatología debido a una sintomatología grave que
funcionaba como “cortina de humo” priorizándose lo urgente respecto lo importante dándose
una identificación con el “rol de enfermo” y un riesgo de que las diferentes intervenciones,
incluyendo los periodos de hospitalización, tuvieran un efecto iatrogénico. Ha sido
fundamental mantener una posición activa para el cuidado de la relación y la alianza
terapéutica, dada la dificultad observada en el paciente para confiar y su tendencia a poner
a prueba al otro, buscar sus límites y explorar sus reacciones.
Esta dificultad para confiar, que se puede conceptualizar como una
“desconfianza básica” (contraria a la confianza básica en relación con un estilo de apego
seguro) conlleva dificultades en el área de la confianza epistémica y parece tener su origen
en las vivencias en su infancia con sus figuras de apego y en las posteriores vivencias de
rechazo o exclusión por parte de sus iguales. Esto genera una ambivalencia en la relación
terapéutica: se pide ayuda, pero simultáneamente se rechaza, por el temor a la vinculación y
a la dependencia, vividas como amenazantes.
En el área afectiva, aparece una importante dificultad para diferenciar
las emociones propias y las del otro y dar sentido a la experiencia emocional, con una
tendencia al desbordamiento ante las emociones intensas. Esto se traduce en mecanismos
defensivos como la disociación, la autoagresión y conductas autolesivas, utilizando el
cuerpo como medio de regulación emocional ante vivencias no mentalizadas.
Para entender el significado de las voces y del resto de manifestaciones
de autoagresión resulta esencial el concepto de alien-self descrito como “un atormentador
interno, con un constante odio a sí mismo y una ausencia de validación interna” y que tiene
su origen en las dificultades en la función reflexiva parental (FRP) que conllevan en el
niño una confusión entre los estados emocionales propios y los del cuidador y un sentimiento
de ser responsable y/o culpable del malestar de sus figuras de apego
19
. Citando al paciente: “La voz me dice que no sirvo para nada, que hago todo mal, que
soy una carga, que soy mala persona. Yo creo que es verdad y que me lo merezco”. “Algunas
veces la voz es más agresiva que otras”.
Evaluación diagnóstica y evolución
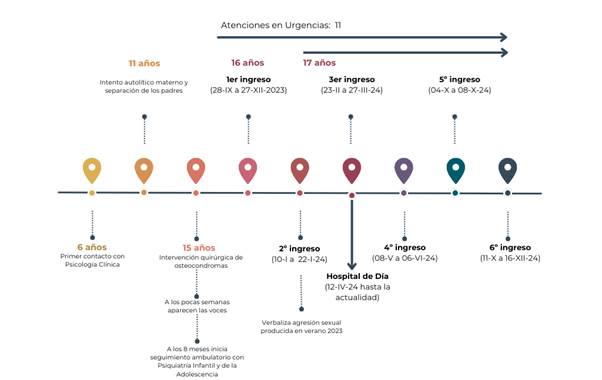
La evolución del caso ha sido cambiante (ver Figura 2).
En ocasiones ha tenido actitud colaboradora, suspicaz, demandante de atención o retadora;
anímicamente, menor ansiedad o en ocasiones ha aumentado retomando las ideas de suicidio y
autolesiones.
Figura 2 Cronología del caso clínico
Durante el ingreso en la Unidad de agudos en estados de elevada ansiedad
ha llegado a arrancarse las uñas de los pies negando dolor o molestias. Socialmente se
mantiene aislado, abandonando su equipo, con absentismo académico, sin actividades de ocio e
incapacidad para resolver conflictos con iguales. Persisten los sentimientos de
inferioridad, baja autoestima y minusvalía. Hay una reducción de las sensaciones
cenestésicas, aunque contenidas, los rasgos de neuroticismo están en primer plano, no ha
mostrado pensamiento desorganizado ni alteración de la cognición, aunque sí un
empobrecimiento social y una pérdida de seguridad en sus capacidades cognitivas, y las
alucinosis auditivas están presentes condicionando y limitando totalmente su vida. Pero sin
que se pueda concluir en una estructura psicótica clara ya que la edad del paciente, la
evolución de los síntomas y el tratamiento serán claves para el progreso hacia una posible
cronicidad neurótica o a una patología psicótica.
Durante los ingresos, se han trabajado estrategias dirigidas al manejo del
malestar y control conductual, identificando factores protectores del paciente como el
ámbito deportivo o académico y refuerzo de vínculos familiares evitando el ensañamiento
terapéutico.
Discusión
Aunque las alucinosis en población infantil y juvenil suelen ser
transitorias, pueden generar una elevada angustia. Resulta esencial realizar un correcto
diagnóstico diferencial de las mismas en esta población por el impacto, la vulnerabilidad y
la variabilidad de los síntomas
1
.
El caso clínico refleja la dualidad de las alteraciones perceptivas,
presentes en distintas patologías, lo que subraya la necesidad de un diagnóstico diferencial
cuidadoso entre síntomas neuróticos y psicóticos (ver Tabla 1).
Tabla 1 Diagnóstico diferencial de la sintomatología presentada
| Síntomas
Neuróticos (Afectivo/Obsesivo/Alimentario) |
Disociativo/Traumático |
Síntomas
Psicóticos |
| Rumiación del
pensamiento y sonoridad de este |
Posibles
imágenes intrusivas/parásitas |
Posibles
alucinaciones auditivas imperativas |
| Juicio de
realidad conservado |
Reminiscencias y
evocaciones |
Alucinaciones
somatoestésicas y cenestésicas |
| Alucinosis |
Vivencias de
abandono |
Autolesiones
graves |
| Elevada ansiedad
anticipatoria |
Traumas
infantiles |
Susceptibilidad
y vivencias de perjuicio |
| Sugestionabilidad y
respuesta a placebo |
Experimentaciones sexuales
inapropiadas |
Antecedentes
familiares, carga genética |
| Baja autoestima
con sentimientos de minusvalía |
Agresión
sexual/Violación |
Disgregación
psíquica/fragmentación |
| Sentimientos de
desesperanza |
Enfermedad
relevante en la infancia |
Aislamiento
social |
| Inestabilidad
emocional y ánimo bajo |
Amnesias |
Abandono
académico |
| Aislamiento
social |
Alteración de la
conciencia |
|
| Inadecuada
gestión de conflictos/interpretaciones |
Despersonalización |
|
| Ideas de muerte
|
Desrealización
|
|
| Rumiaciones
obsesivas y pensamientos intrusivos |
Poca resonancia
emocional |
|
| Restricción
alimentaria y conductas purgativas (vómitos) |
Embotamiento
afectivo |
|
| Vivencia
negativa del cuerpo |
Inestabilidad/fragilidad
|
|
| Temor a ganancia
ponderal |
Sentimientos de
culpa |
|
| |
Alucinosis |
|
El diagnóstico diferencial debe iniciar con trastornos orgánicos, como las
migrañas, más comúnmente asociadas a auras visuales presentes en el paciente como
antecedente en la infancia, los trastornos convulsivos, las neoplasias malignas, en este
caso presentó a los 16 años un tumor benigno (osteocondroma), la encefalitis y el lupus; la
patología tiroidea, la patología renal, las alteraciones de los iones y las infecciones
20
. Asimismo, deben considerarse los trastornos afectivos, de ansiedad, conductuales y
adaptativos, el trastorno obsesivo-compulsivo (TOC), los trastornos de personalidad como
trastorno de personalidad límite (TLP) y el trastorno de estrés postraumático (TEPT) muy
presente al haber vivido una circunstancia adversa en la infancia en forma de enfermedad
relevante precisando intervención quirúrgica, presenciar un intento autolítico materno y la
agresión sexual sufrida siendo menor. Se añadirían los trastornos con características
psicóticas dado que las alucinosis auditivas persisten, aunque contenidas junto con
sensaciones somatoestésicas y finalmente, las causas iatrogénicas como los efectos
secundarios de tratamientos anestésicos
2
.
En la adolescencia, estos fenómenos suelen ser más indicativos de
psicopatología que en la infancia. En el caso presentado aparecen a los 16 años lo que
constituye un factor de riesgo por su asociación con el uso de sustancias, aunque no fue el
caso en este paciente, según analíticas repetidas en urgencias. Sustancias como el cannabis,
los alucinógenos (LSD), las anfetaminas y la cocaína pueden inducir alteraciones perceptivas
de diversa intensidad, incluso en ausencia de un trastorno psicótico estructurado
21
,
22
. En la adolescencia, el sistema nervioso central aún está en maduración, lo que
incrementa la vulnerabilidad a los efectos neurotóxicos y psicodélicos de estas sustancias.
Además, el consumo precoz y persistente se ha asociado aumento de riesgo de suicidio, a una
mayor probabilidad de aparición de síntomas psicóticos subclínicos y a un peor pronóstico
funcional a largo plazo, especialmente cuando existen factores predisponentes como
antecedentes familiares de psicosis o trauma temprano
2
,
23
,
24
.
En nuestro paciente se ha descartado como causa un proceso orgánico al no
objetivarse alteración en las pruebas clínicas, tóxicos negativos y un proceso iatrogénico,
por la posible relación con la anestesia de la cirugía realizada 6 meses antes de comenzar
la sintomatología en este caso descartada al realizarse con midazolam 2 mg y propofol 150
mg. Otros anestésicos tienen efectos psicoactivos e inducen estados de alteración de la
conciencia que pueden incluir la alucinosis como la ketamina, un anestésico disociativo que
actúa bloqueando los receptores NMDA (N-metil-D-aspartato) en el cerebro, lo que puede
interferir en la transmisión normal de señales neuronales y provocar distorsiones en la
percepción, memoria y cognición
25
. Esto puede dar lugar a alteraciones de la percepción y delirium postoperatorio,
especialmente en dosis altas o en pacientes susceptibles. Otros agentes como el óxido
nitroso que tiene un efecto sedante y analgésico sobre el sistema nervioso central, o el
desflurano y el sevoflurano tienen un perfil de efectos secundarios que pueden inducir
alucinaciones en ciertos individuos
26
. Normalmente, estos fenómenos se observan en el período de recuperación postoperatoria,
es decir, limitados en el tiempo. No es el caso del paciente ya que observamos una evolución
de los síntomas de más de dos años.
Otro aspecto relevante es la carga genética, dado el antecedente materno
de trastorno mental grave. También debe evaluarse el entorno social y cultural, la
percepción de las alucinosis como reales, y su impacto en los pensamientos, emociones y
conductas del paciente
11
.
La personalidad introvertida del menor es relevante, siendo una persona
fría, interpersonalmente indiferente, emocionalmente impasible con distanciamiento afectivo,
con escasa respuesta a estímulos emocionales y sociales que tiene pocas relaciones y tiende
al aislamiento que se ha ido agravando conforme crecía el paciente. También se revelan
rasgos disfuncionales con tendencia límite, reflejado en la ambivalencia de sus síntomas,
conductas impredecibles como las autoingestas medicamentosas tras atenciones continuadas
recibidas y autolesiones por baja tolerancia a la frustración llegando a ser autosaboteador
de sus oportunidades (centro escolar, equipo de Jugger). Su personalidad refleja una
infravaloración de sí mismo, con baja autoestima y una percepción negativa de su cuerpo,
realizando conductas purgativas y sintiendo asco de sí mismo.
Durante su seguimiento en la infancia, se identifica una dificultad para
mantener relaciones adecuadas con los diferentes profesionales que le han atendido y sus
familiares lo que podría sugerir un trastorno del vínculo, también reflejado en el test de
personalidad por la actitud desmerecedora, inseguridad y focalización en sus carencias. Este
trastorno del vínculo se refleja en la relación dual que mantiene con la figura materna
identificándose con ella llegando a confundir los roles ejerciendo en ocasiones como
cuidador principal de ella incluso adoptando un papel protector
27
. Este tipo de relaciones familiares y los problemas de salud mental maternos no
favorecen una adecuada función reflexiva parental (FRP), definida como la capacidad de los
padres para identificar los estados emocionales de su hijo y de sí mismos, poniendo palabras
a estas emociones y respondiendo de forma contingente y adecuada a ellas. Una adecuada FRP
se asocia con un vínculo de apego seguro y con el desarrollo de la capacidad de
mentalización y de autorregulación emocional en el hijo
28
,
29
.
Si se ha podido interiorizar en la infancia una experiencia relacional
positiva, en la que sus emociones han sido entendidas y tenidas en cuenta (apego seguro) se
va a poder desarrollar la capacidad de mentalización y utilizarla en momentos de tensión
actuando esta capacidad como un factor protector frente a la psicopatología. Al contrario,
dificultades en la FRP identificables en el paciente se asocian con un estilo de apego
inseguro, reflejado en las complicaciones para regular sus propias emociones
27
. El paciente no entiende su propia conducta: “¿Por qué me autolesiono?, ¿Qué me produce
malestar?” ni la de los otros “¿Por qué no pude elegir vivir con mi padre cuando tenía otra
pareja?, ¿Por qué los demás me rechazan?” afectando estos aspectos a su autoimagen,
habilidades sociales y a las relaciones vinculares que establece. Asimismo, parecen haberse
presentado manifestaciones propias de un trauma relacional con vivencias en el menor de que
sus necesidades afectivas no han sido atendidas o entendidas con el efecto que ello supone a
la hora de establecer relaciones de confianza y el temor a la reexperimentación de estas
vivencias relacionales
12
.
La clínica constante de ánimo depresivo con tristeza, desánimo,
pensamientos negativos y desesperanza, apatía y falta de auto cuidado junto con la tendencia
suicida como opción viable para poner fin a su dolor y sufrimiento se relacionan con rasgos
de personalidad neurótica. A su vez, incrementan el riesgo desarrollar un trastorno
depresivo, elevada ansiedad y estrés considerándose un factor de vulnerabilidad
psicobiológica para el futuro. En el constructo de personalidad en ocasiones existe una
disrupción de la realidad donde la personalidad neurótica puede aumentar la probabilidad de
experiencias psicóticas y por tanto la probabilidad de alucinosis
30
.
La presencia de alteraciones de la percepción en los trastornos afectivos
como el trastorno depresivo mayor y la depresión psicótica se relacionan con un estado de
inestabilidad emocional presente en el menor ya que ha tenido un elevado estado de ansiedad,
momentos de estrés agudo, estado de disociación, quejas mnésicas, visiones distorsionadas,
distorsión del tiempo y sensación de irrealidad relacionada con la desconexión emocional y
la alteración de la conciencia o la memoria presente en el paciente cuando se autolesiona en
forma de quemaduras o arañazos y no lo recuerda ni es consciente
11
,
24
.
Podría tratarse de una psicosis de inicio temprano (PIT), al ser menor de
18 años y el origen multifactorial (factores genéticos, neurobiológicos, ambientales y
psicosociales) pero el menor no ha presentado sintomatología prodrómica como enlentecimiento
psicomotor, discurso incoherente o alteración del curso o contenido del pensamiento con
delirios, que apoyarían el diagnóstico de trastorno mental grave. Adicionalmente, los
síntomas no condujeron a episodios de agresividad, pero afectaron al funcionamiento global
del paciente reflejado el aislamiento con limitación de los contactos sociales y abandono
académico
11
-
13
.
También se ha planteado el diagnóstico de experiencia pseudopsicótica
(PLEs) ya que presenta alucinosis sin cumplir criterios diagnósticos necesarios de un
trastorno psiquiátrico y pueden representar una comorbilidad psiquiátrica o una
manifestación severa del ánimo en la infancia
31
,
32
. Percibe voces que generan angustia existiendo una relación congruente entre el estado
depresivo del individuo, sus sentimientos de desesperanza, inutilidad y culpa y el contenido
negativo de las voces, las cuales suelen ser despectivas, ya que estas le critican o le
reprochan.
Una historia de trauma o abuso constituye un factor de riesgo de
trastornos mentales graves y estados de alto riesgo de psicosis, así como factor de riesgo
de suicidio en la adolescencia. Se trata de experiencias que han causado importantes daños
en la organización de la esfera emocional, afectando la capacidad de modular las emociones,
la capacidad de dar sentido a la propia experiencia emocional y las capacidades de
mentalización, es decir, la estructura de identidad aparece desorganizada por la ruptura de
la organización psíquica primaria. Existe una relación entre las adversidades sufridas en la
infancia de los adolescentes y el hecho de que sus progenitores también sufrieran
adversidades en su propia infancia, no presentes en este caso, pero reflejando una dinámica
disfuncional reiterativa
9
,
12
.
Son experiencias extremadamente comunes en el trastorno mental grave donde
pueden manifestarse las alucinosis auditivas y puede ser el origen de la sintomatología
delirante, sensaciones cenestésicas, hipocondría, estados oneiroides, angustia y estupor,
fases de despersonalización y desrealización, dualidad de personalidades, flashbacks y
alteraciones de la sensibilidad. Existe evidencia sobre el hecho que las personas que han
sufrido adversidades en la infancia suelen ser reticentes a revelar sus historias de abuso
y/o maltrato como el caso de nuestro paciente expresándolo a partir del segundo ingreso
hospitalario. El número de eventos traumáticos sufridos se relaciona con la gravedad de los
síntomas presentes como los síntomas positivos, los afectivos y de funcionalidad de la
persona. Otro estudio realizado a pacientes psicóticos españoles señala que aproximadamente
el 40% había sufrido al menos una experiencia traumática en la niñez. Además, aquellos
pacientes que presentaban alucinaciones, alucinosis e ilusiones también obtuvieron una
puntuación más alta en la escala de disociación. Por ello debemos señalar la importancia de
la detección de la exposición al trauma entre los jóvenes con esta sintomatología
9
,
12
,
33
.
La sonoridad del pensamiento engloba los procesos mentales y cognitivos
intentando explicar cómo se manifiestan en la mente o cómo pueden ser representados de
manera “sonora”. Describe cómo los pensamientos internos o silenciosos pueden ser descritos
incluyendo un diálogo interior y un monólogo interno como “voces” generando autoconciencia,
razonamiento y reflexión. Se relaciona con procesos cognitivos ya que el lenguaje interno
permite organización, memoria de trabajo, resolución de problemas y la toma de decisiones.
El pensamiento sonoro es particularmente significativo en la niñez y adolescencia por la
etapa de desarrollo cognitivo y emocional en la que se encuentran influyendo en la formación
de la identidad además de las capacidades de razonamiento y reflexión. La neurociencia
relaciona este fenómeno con áreas cerebrales como la corteza prefrontal y las regiones
auditivas que se activan cuando tiene lugar el monólogo interno relacionando la calidad de
este monólogo con el bienestar emocional del menor, la autoestima y el autoconcepto
3
. En este contexto, un factor importante es el tipo de relación que la persona mantiene
con sus voces, el entorno cultural y la aceptación de este fenómeno
1
,
10
.
Por los datos aportados en diferentes investigaciones, las personas que
perciben voces no se muestran indiferentes a ellas, sino que reaccionan ante estas
experiencias de forma activa conductual, emocional y cognitivamente. Generalmente están
basadas en la subordinación del sujeto hacia las voces, constatándose que este tipo de
relación es el reflejo de esquemas previos de relación social en su entorno. Suelen pensar
sobre sus voces, el poder que ejercen sobre ellos, cuál es su origen y qué sentido tienen en
sus vidas. Integran las voces en su rutina llegando a tener relaciones interpersonales
variables según las emociones que les provoquen, igual que una persona puede aprender nuevas
formas de interactuar con su entorno no es descabellado plantear que modifique la relación
con sus voces. Existe una relación circular en el mantenimiento de las voces donde la
ansiedad juega un papel muy importante, cuando son interpretadas como amenazantes provocan
ansiedad e irritabilidad, y esto a su vez, retroalimenta su aparición y mantenimiento. Esto
está presente en nuestro caso, cuando la elevada ansiedad y estado de irritabilidad por la
consciencia de las voces ha precipitado ingresos o ideas de muerte. También han existido
periodos en los que las voces han pasado desapercibidas sin ninguna repercusión. En este
aspecto, se puede concluir que la relación social con las voces constituye una función
adaptiva y se ha señalado que las estrategias basadas en la aceptación y no en la
confrontación con las voces pueden ser un recurso útil y eficaz para estos pacientes
9
.
Finalmente, Schreier
34
concluye que estas alteraciones de la percepción tienen un impacto limitado en el
pronóstico siendo más predecible por la clínica global del cuadro sosteniendo que el
pronóstico a corto plazo de las alucinosis y alucinaciones es favorable cuando los factores
estresantes que las han precipitado se comprenden y abordan eficazmente llegando a ser
consideradas como parte del desarrollo.




![]()



 © 2021 AEPNyA Todos los derechos reservados
© 2021 AEPNyA Todos los derechos reservados